 夜黎
夜黎本篇文章詳述了二維數位技術的各個方面。包括解冠狀和矢狀參數的選擇、標準化的攝影定位(並說明了技術性錯誤)、驗證了該技術的可靠性。
- 主題:Two-dimensional digital photography for child body posture evaluation: standardized technique, reliable parameters and normative data for age 7-10 years
- 來源:Scoliosis and Spinal Disorders
- 作者:L. Stolinski(波蘭)、M. Kozinoga(波蘭)、D. Czaprowski(波蘭)、 M. Tyrakowski(波蘭)、 P. Cerny(波蘭) N. Suzuki(日本) & T. Kotwicki(波蘭)
- 文章類型:Review(評論性)|Open Access(開放存取)
- 發表日期:2017/12/19
- 翻譯編輯:夜黎
摘要〔Abstract〕
背景〔Background〕
數位攝影測量提供身體角度或距離的測量,允許在使用或不使用外部標記的情況下進行定量姿勢評估。 它正在成為一種越來越流行的工具,以評估肌肉骨骼系統。
本文的目的是提出一種結構化方法,即使用標準化的數位攝影技術去分析姿勢及其變化。
材料與方法〔Material and methods〕
這項研究的目的是雙重的。
第一個,包括了91名7-10歲(8.2 ± 1.0)〈即小學學生〉的兒童(44名女孩和47名男孩),其目的是開發攝影方法、選擇定量參數,並且使用數位攝影在矢狀面確定觀察者內可靠性〔intraobserver reliability〕(可重複性〔repeatability〕)和觀察者間可靠性〔interobserver reliability〕(再現性〔reproducibility〕)的測量,以及比較 Rippstein plurometer{夜黎註:一種液體阻尼傾角儀}和數位攝影的測量。
第二個涉及 7782 名 7-10 歲 (8.4 ± 0.5) 的兒童(3804 名女孩,3978 名男孩),他們接受了數位攝影姿勢篩查。 這些方法包括測量和計算選定的參數、確定攝影參數的正常範圍、顯示百分位圖,以及注意數位攝影中的常見缺陷和可能的錯誤來源。
結果〔Results〕
提出了兒童身體姿勢攝影評估的標準化程序。 攝影測量揭示了關於五個矢狀參數非常好的觀察者內和觀察者間的可靠性,以及針對 Rippstein plurometer 測量的良好可靠性。 隨著時間的推移,參數顯示出不顯著的變化。 規範數據是基於攝影評估計算得出的,同時提供百分位圖作為參考值。 本文仔細討論了攝影測量過程中觀察到的技術錯誤。
結論〔Conclusions〕
技術發展允許在身體姿勢評估中常規使用數位攝影測量。 特定的兒童定位(如上所述)使我們能夠避免偶然改變姿勢。 圖像配準簡單、快速、無害且具有成本效益。 半自動圖像分析,連同正常值和百分位圖,使該技術在兒童姿勢記錄和矯正治療效果監測方面可靠。
背景〔Background〕
人體姿勢〔Human body posture〕
身體姿勢被定義為身體各節段的對齊〔alignment of body segments〕,這被認為是一個重要的健康指標[1]。
人體姿勢也被描述為伴隨日常活動的運動習慣〔motor habit〕 [2]。 正常人體姿勢是垂直位置的特徵,這依賴於脊柱對齊〔spinal alignment〕及其在患者頭部和骨盆上方的位置 [3, 4]。
人體姿勢會發生很大的變化,這取決於個體的年齡、性別、身體發育、環境因素和心理生理狀態 [5,6,7]。
人體姿勢的準確描述是科學家們感興趣的話題,旨在測量和記錄姿勢。 對於臨床醫生來說,姿勢評估在全球健康評估中發揮著作用。 一方面,錯誤的姿勢可能是由各種疾病引起的,而姿勢本身甚至可能是某些疾病的特徵(例如脊椎滑脫〔spondylolisthesis〕)。
另一方面,不正確的身體姿勢會對整體健康產生負面影響,導致疼痛或功能障礙,這意味著它會影響兒童期和成年期的生活質量 [8]。
身體姿勢的質量取決於各個身體部位的個體設置,尤其是脊柱 [9] 和骨盆 [10] 在矢狀面上的對齊。 重力線〔gravity line〕定義為垂直線,其通過整個身體的重心〔center of gravity〕。
對於站立的受試者,參考姿勢〔reference posture〕被描述為重力線和身體節段之間的關係[11]。 身體部位的平衡配置〔balanced arrangement〕為重心提供了基礎。 這種身體部位的配置能夠維持水平凝視,以及有效的肌肉收縮和伸展,而不會造成不必要的能量損失[12]。
用於測量矢狀脊柱曲率〔sagittal spine curvatures〕和骨盆對齊〔pelvis alignment〕的診斷工具可被用於描述站立時的正確姿勢 [13]。
眾多的方法和診斷工具使得對身體姿勢的評估難以標準化。 此外,傳統姿勢與錯誤姿勢之間缺乏明確的範圍——尤其是量化姿勢參數的數量。 因此,關於錯誤姿勢流行率的數據非常不同,並且基於不同的診斷標準[14]。
本文的內容實現了以下目標:
- 標準化姿勢評估的數位攝影技術;
- 確定了攝影矢狀參數的觀察者內重複性和觀察者間可靠性:骶骨斜率 〔sacral slope〕(SS)、腰椎前凸 〔lumbar lordosis〕(LL)、胸椎後凸〔thoracic kyphosis〕 (TK)、胸部傾斜〔chest inclination〕 (CI) 和頭部前伸 〔head protraction〕(HP) );
- 對照 Rippstein plurimeter測量檢查攝影測量的有效性;
- 分析五個矢狀攝影角度的變化:SS、LL、TK、CI、HP,以及兩個冠狀參數:前軀幹對稱指數〔Anterior Trunk Symmetry Index〕(ATSI)和後軀幹對稱指數〔Posterior Trunk Symmetry Index〕(POTSI)隨時間(1 週)的變化;
- 基於 7782 名 7-10 歲兒童的攝影評估,呈現矢狀面攝影參數的規範值〔normative values〕;
- 討論使用於姿勢評估的數位攝影中,常見缺陷和錯誤來源。
方法〔Methods〕
數位攝影姿勢評估的標準化
〔Standardization of posture assessment with digital photography〕
使用可靠的工具和方法進行臨床測量是朝著循證醫學邁出的第一步 [15] ,作為有效和安全臨床實踐的基礎。 就像任何工具一樣,姿勢評估的攝影技術在使用前應進行檢查和驗證。 作為本研究的一部分,進行了評估身體姿勢所需的標準化。
標記解剖身體標誌
〔Marking anatomical body landmarks〕
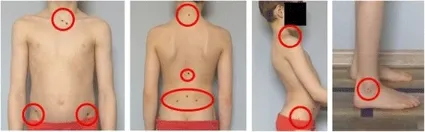
在下面的過程中,不使用附著在皮膚上的外部標記來評估身體姿勢。 使用無毒彩色鉛筆在皮膚上繪製對應於解剖身體標誌的點。 標記了以下身體標誌(圖 1):
- 胸骨切蹟的中心〔The center of the sternal notch〕
- 髂前上棘 (ASIS)——左右〔Anterior superior iliac spine (ASIS)—right and left〕
- 髂後上棘 (PSIS)——左右〔Posterior superior iliac spine (PSIS)—right and left〕
- C7棘突〔Spinous process of C7〕
- T12和L1棘突之間的點〔The point between T12 and L1 spinous process〕
- L5和S1棘突之間的點〔The point between L5 and S1 spinous process〕
- 肩峰中心——左右〔The center of acromion—right and left〕
- 大轉子中心——左右〔The center of greater trochanter—right and left〕
- 踝關節外踝中心〔The center of external malleolus of the ankle joint〕

定位患者〔Positioning the patient〕
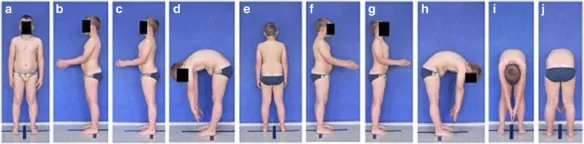
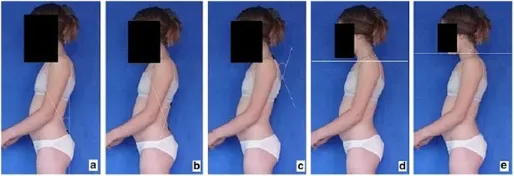
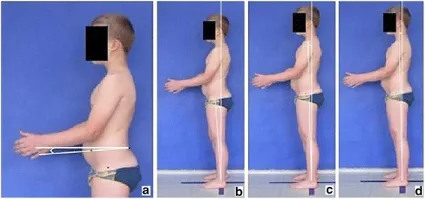
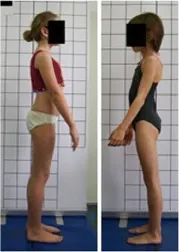
攝影身體姿勢評估的標準化程序,包括圖 2 中顯示的照片:
- 自發站立正面姿勢(2a)〔spontaneous standing frontal posture〕
- 矢狀剖面包括左側照片(2b)〔sagittal profiles including photos of the left side〕
- 左側主動矯正(2c)〔left side actively corrected〕
- 左側向前彎曲(2d)〔left side in forward bending〕
- 背部自發站立姿勢(2e)〔spontaneous standing posture of the back〕
- 右側(2f)〔right side〕
- 右側主動矯正(2g)〔right side actively corrected〕
- 右側向前彎曲(2h)〔right side in forward bending〕
- 前面向前彎曲(2h)〔front forward bending〕
- 後面向前彎曲(2h)〔back forward bending〕

為了記錄不同軀幹水平的軀幹旋轉角度,可以在兒童前屈期間拍攝製作成一系列照片(5-15)(圖 3)。


揭示軀幹旋轉/軀幹傾斜畸形的照片記錄(從左到右——漸進前屈)
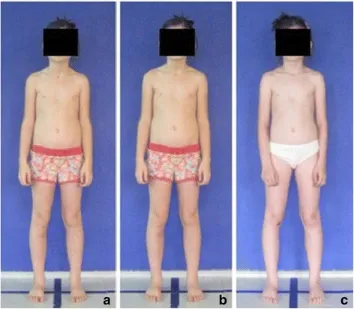
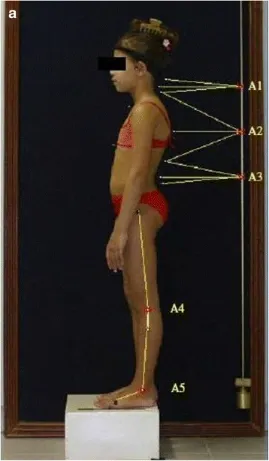
未穿衣服的孩子(穿著內衣和女孩的窄胸罩)打著赤腳、膝蓋伸展、雙腳分開與臀部同寬。
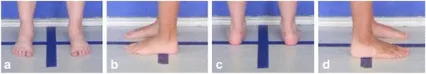
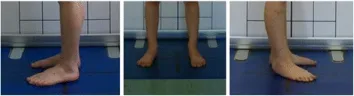
將腳放在地面上標記的縱向和橫向線上,使它們的外踝〔lateral malleoli〕位於橫向線的中心上方,並且腳與縱向線保持平行(圖 4)。
臀間裂〔intergluteal cleft〕上部的大部分不應該被覆蓋。

使用髮夾將頭髮綁起來,使外耳道〔external auditory meatus〕和上身輪廓可見。 孩子們被要求在視線水平向前看。
對於前和後面的照片,上肢鬆垮地垂下。
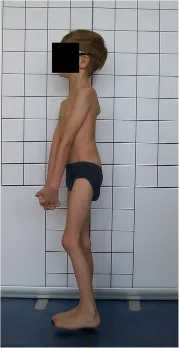
對於側面的照片,為了不覆蓋背部輪廓,上肢在盂肱關節和肘關節處略微屈曲,角度分別約為 10°–20°和 20°–30°。 盂肱關節的屈曲緩慢進行,以避免任何軀幹運動,尤其是向後軀幹過度伸展〔backward trunk hyperextension〕(圖 5)。
對於前屈期間拍攝的正面照片,上肢保持在一起並像亞當測試一樣向前指向地面(圖 3)。
對於前屈期間拍攝的側面照片,上肢鬆散地垂下(圖2d,h)。
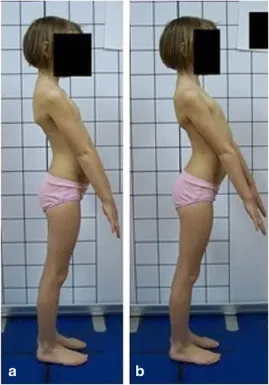

揭示向後軀幹過度伸展,這應該避免; 這樣的形象指出了兒童教育的重要性,在正確的人體姿勢包括哪些方面。
冠狀面軀幹評估有兩個主要的攝影參數,以及下肢評估有兩個。 兩個軀幹參數是前軀幹對稱指數〔Anterior Trunk Symmetry Index〕和後軀幹對稱指數〔Posterior Trunk Symmetry Index〕。
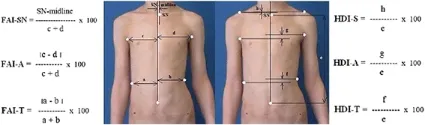
前軀幹對稱指數(ATSI)——該參數被定義為六個指數的總和:三個冠狀面不對稱指數〔asymmetry indices〕(胸骨切跡〔sternal notch〕、腋下褶皺〔axilla folds〕和腰線〔waist lines〕)和三個冠狀面高度差指數〔height difference indices〕(肩峰〔acromions〕、腋下褶皺〔axilla folds〕和腰線〔waist lines〕)。
胸骨切跡水平的冠狀面不對稱指數(FAI-SN)是通過胸骨切跡中心與中線之間的距離除以軀幹高度來計算的。 軀幹高度 (e) 是肚臍與胸骨切跡中心之間的垂直距離。
腋窩水平的冠狀面不對稱指數 (FAI-A) 和軀幹水平的冠狀面不對稱指數 (FAI-T)是通過每個軀幹邊緣與中線之間的距離差 (c – d, a – b) 除以軀幹寬度(c + d,a + b)來計算的。
軀幹不對稱的高度指數是通過軀幹三個水平的高度差〈HDI-S代表肩部、HDI-A代表腋窩、HDI-T代表軀幹腰圍〉除以〈從肚臍到胸骨切跡中心測量的〉軀幹高度(e)來計算的。肩部點是肩部水平與每個腋窩垂直線的交點。
前軀幹對稱指數 (ATSI)由 Stolinski 等人於2012年[16](圖6)介紹。
ATSI=(FAI−SN+FAI−A+FAI−T )+(HDI−S+HDI−A+HDI−T)
前軀幹對稱指數 =(胸骨切跡水平的冠狀面不對稱指數+腋窩水平的冠狀面不對稱指數+軀幹水平的冠狀面不對稱指數)+(肩部的高度差指數+腋窩的高度差指數+軀幹腰圍的高度差指數)

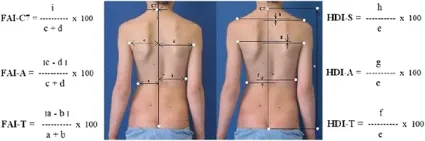
後軀幹對稱指數(POTSI)——與前軀幹對稱指數 (ATSI)指數相似,後軀幹對稱指數 (POTSI)的參數被定義為六個指數的總和:三個冠狀面不對稱指數(C7、腋下褶皺〔axilla folds〕和腰線〔waist lines〕)和三個冠狀面高度差指數(肩峰〔acromions〕、 腋下褶皺〔axilla folds〕和腰線〔waist lines〕)。
C7 水平的冠狀面不對稱指數 (FAI-C7) 是通過 C7 點與中線之間的距離除以軀幹高度來計算的。 軀干高度 (e) 是 C7 與臀裂〔gluteal cleft〕起點之間的垂直距離。
腋窩水平的冠狀面不對稱指數(FAI-A)和軀幹水平的冠狀面不對稱指數(FAI-T)是通過每個軀幹邊緣與中線之間的距離差(c-d,a-b)除以軀幹寬度來計算的( c + d,a + b)。
軀幹不對稱的高度指數是通過將軀幹三個水平的高度差〈HDI-S代表肩部、HDI-A代表腋窩、HDI-T代表軀幹腰圍〉除以軀干高度(e)來計算的: 肩部點是肩部水平與每個腋窩垂直線的交點。
後軀幹對稱指數 (POTSI)由 Suzuki 等人於1999 年 [17, 18](圖 7)介紹。
POTSI=(FAI−C7+FAI−A+FAI−T )+(HDI−S+HDI−A+HDI−T)
後軀幹對稱指數 (POTSI) =(C7 水平的冠狀面不對稱指數+腋窩水平的冠狀面不對稱指數+軀幹水平的冠狀面不對稱指數)+(肩部的高度差指數+腋窩的高度差指數+軀幹腰圍的高度差指數)

下肢冠狀面評估的兩個攝影姿勢參數是脛股角〔tibiofemoral angle〕和脛跟角〔tibiocalcaneal angle〕。
脛股角(TFA)——從踝關節中心到膝關節中心的連線與從膝關節中心到〈同一下肢的〉髂前上棘(ASIS)的連線之間的夾角(圖8a)[19,20]。
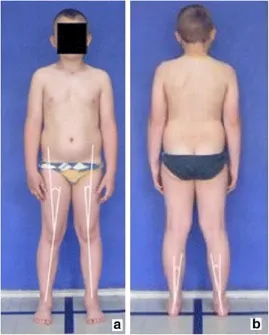

脛跟角 (TCA)——跟骨中心和跟腱之間的連線與從跟腱到〈同一下肢的〉小腿中部的第二條連線之間的角度(圖 8b)[21] .
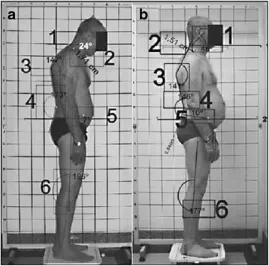
矢狀面評估假定以下攝影參數:
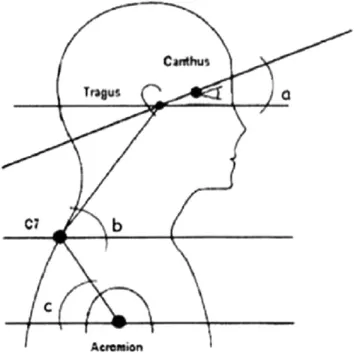
- 骶骨傾斜角〔Sacral slope angle〕(SS)—— 垂直線和骶骨區域身體輪廓切線之間的角度(圖 9a)[22]。
- 腰椎前凸角〔Lumbar lordosis angle〕(LL)—— T12-L1 棘突水平與身體輪廓相切的線和 L5-S1 棘突水平與身體輪廓相切的線之間的角度(圖 9b)[23]。
- 胸椎後凸角〔Lumbar lordosis angle〕(TK)—— C7-Th1 棘突水平與身體輪廓相切的線和 Th12-L1 棘突水平與身體輪廓相切的線之間的角度(圖 9c)[24]。
- 胸部傾斜角〔Lumbar lordosis angle〕(CI)—— 水平線和連接 C7 棘突與前頸前胸交界處的線之間的角度(圖 9d)[25]。
- 頭部前伸角〔Head protraction angle〕(HP)——水平線和連接 C7 棘突與外耳道的線之間的角度(圖 9e)[26]。
- 矢狀骨盆傾斜〔Sagittal pelvic tilt〕(SPT)——水平線和連接髂前上棘與髂後上棘的線之間的角度(圖 10a)[27]。
- 大轉子-踝角〔Trochanter-ankle angle〕(TA)——從踝關節外踝中心畫出的垂直線和從踝關節外踝中心畫到大轉子頂部的線之間的角度(圖10b)。
- 肩峰-踝角〔Acromion-ankle angle〕(AA)——從踝關節外踝中心畫出的垂直線和從踝關節外踝中心畫到肩峰中心的線之間的角度(圖10c)。
- 耳-踝角〔Ear-ankle angle〕(EA)——從踝關節外踝中心畫出的垂直線和從踝關節外踝中心畫到外耳道的線之間的角度(圖10d)。
冠狀和矢狀參數的放大照片呈現於附加文件 1:附錄 1。

d 說明胸部傾斜角(CI)測量的圖示。 e 說明頭部前伸角(HP)測量的圖示。

c 說明肩峰-踝角(AA)測量的圖示。 d 說明耳-踝角(EA)測量的圖示。
姿勢攝影參數的半自動測量
〔Semi-automatic measurements of postural photographic parameters〕
所有上述參數都可以被手動測量、手動測量紀錄〔in ink〕、使用打印測量,或在監視器屏幕上進行數位測量。
為了便於測量,創建了一個名為 SCODIAC 的半自動軟體 [28]。該軟體可在線獲取並免費下載[https://www.ortotika.cz/download/SetupSCODIAC_Full.zip](夜黎註:點擊的話會直接開始下載)
標記被手動放置在屏幕上。 之後,軟體計算所需參數的值。 針對 X 射線測量檢查了該軟體的初始版本 [29]。 當前版本專注於數位攝影圖像(圖 11)。 放置標記包括手動將屏幕上提供的小圓圈移動到所需的解剖點。 軟體計算是自動的。 該軟體以用戶友好的方式解釋了所有功能。

攝影技術的驗證
〔Validation of the photographic technique〕
我們檢查了上述攝影技術的可靠性。 我們在這部分研究中的目標是
(1) 確定攝影矢狀參數的觀察者內再現性〔intra-observer reproducibility〕和觀察者間可靠性〔inter-observer reliability〕:骶骨傾斜角 (SS)、腰椎前凸角 (LL)、胸椎後凸角 (TK )、胸部傾斜角 (CI) 和頭部前伸角 (HP)(圖 9);
(2) 通過分析相應角度之間的相關性,檢查〈相對於Rippstein plurometer測量的〉攝影測量的有效性。
研究組由年齡 7-10 歲(平均 8.2 ± 1.0 歲)的91 名健康志願者(44 名女孩和 47 名男孩)組成。
排除標準是任何脊柱疾病的病史、軀幹旋轉角度(ATR)值小於7度〔min. 7-degree ATR value〕、下肢差異〔lower limbs discrepancy〕,以及拒絕參與。
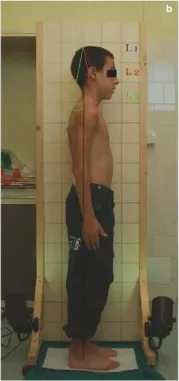
從左側(圖 2b)和右側(圖 2f)以放鬆(自發的、習慣性)姿勢拍攝兒童。
該研究是根據 1964 年赫爾辛基宣言〔Helsinki Declaration〕進行的。 本章報告的所有研究均經波茲南醫科大學機構審查委員會〔the Institutional Review Board of Poznan University of Medical Sciences〕批准(第 832/11 號,日期 6/10/2011)。
一位觀察者(一位擁有 10 年經驗的物理治療師)進行了三組攝影測量。 每個系列包括三個測量,每個系列之間有 2 天的間隔。
觀察者測量了 30 名隨機選擇的健康兒童的攝影參數。 使用上述方法測量了五個攝影參數(SS、LL、TK、CI 和 HP)。
通過使用組內相關係數〔intraclass correlation coefficient〕(ICC) 和單次測量的標準誤差〔standard error for single measurement〕(SEM) [30] 來量化觀察者內重現性。
三位觀察員,分別具有 10 年、8 年和 2 年經驗的物理治療師,進行了三組攝影測量。 每個系列包括三個測量,每個系列之間有 2 天的間隔。
觀察者測量了 30 名隨機選擇的健康兒童的攝影參數。 使用上述方法測量了五個攝影參數(SS、LL、TK、CI 和 HP)。
通過使用組內相關係數 〔intraclass correlation coefficient〕(ICC)和單次測量的標準誤差〔standard error for single measurement〕(SEM)[30] 來量化觀察者間可靠性。
為了確定攝影參數對比 Rippstein plurometer 測量的相關性,3 名觀察者在 91 名兒童拍照後立即使用 Rippstein plurimeter(圖 12)對 91 名兒童的矢狀面曲率(骶骨傾斜、腰椎前凸和胸椎後凸)進行了 3 次測量,按照上述標準條件,左側一張,右側一張。 比較了相應參數的值(攝影胸椎後凸角對比 plurimeter 胸椎後凸角,等等)。
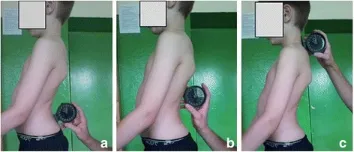

a 腰骶交界處〔lumbo-sacral junction〕、b 胸腰交界處〔thoraco-lumbar junction〕和 c 頸胸交界處〔cervico-thoracic junction〕。
角度參數計算為兩個位置之間的差異:腰椎前凸=a,b; 胸椎後凸 = b, c
攝影矢狀參數隨時間的變化
〔Variability of photographic sagittal parameters over time〕
該研究的第二部分的目的是分析五個 2D 攝影角度的隨時間變化性〔the variability over time〕(零時間、一小時後和一週後):骶骨傾斜(SS)、腰椎前凸(LL)、胸椎後凸(TK)、胸部傾斜度(CI)和頭部前伸(HP)。
研究組包括年齡 7-10 歲(平均 8.2 ± 1.0 歲)的 30 名健康志願者(13 名女孩和 17 名男孩)。 使用與攝影技術驗證 XYZ 相同的排除標準。 兒童以標準化的放鬆(自發、習慣性)姿勢拍照(圖 2b)。
3 次曝光的每一次中,在 5 s 內依次拍攝了 3 次身體左側輪廓的數位照片。 曝光是在 (1) 零時間、(2) 1 小時後和 (3) 一周後進行的。 總共評估了 270 張照片。 在每張照片上計算五個攝影參數。
攝影冠狀參數隨時間的變化
〔Variability of photographic coronal parameters over time〕
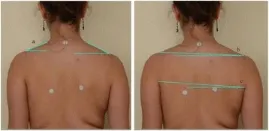
這部分研究的目的是分析兩個冠狀攝影參數的時間變化性〔the variability in time〕(零時間、一小時後、一周後):ATSI(前軀幹對稱指數)(圖 6)和 POTSI(後軀幹對稱指數)(圖 7),用於評估冠狀面中軀幹的對稱性。
研究組包括年齡 7-10 歲(平均 8.1 ± 1.1 歲)的30 名健康志願者(13 名女孩和 17 名男孩)。 使用與攝影技術驗證相同的排除標準。 孩子們在冠狀面上以標準化的放鬆(自發的、習慣性的)姿勢拍照。
在 5 秒內拍攝了三張數位照片,包括前(圖 13)和後(圖 14)視圖。 一小時後和一週後重複相同的程序(評估 540 張照片)。


在7-10歲兒童中,矢狀攝影參數的規範值
〔Normative values of sagittal photographic parameters in children aged 7–10〕
矢狀攝影參數的標準值是基於 7782 名 7-10 歲的男女兒童的攝影評估計算得出的。 所有照片均按照上述程序拍攝。
統計分析〔Statistical analysis〕
使用 Statistica 10 (統計軟體)、Gretl 和 Microsoft Excel 軟體進行統計分析。 統計顯著性水平定義為 P <0.05。
通過雙向模型〔two-way model〕和克隆巴赫系数〔Cronbach’s alpha.〕的使用,可靠性由組內相關係數 (ICC) 確定 [30, 31]。 來自 Bland-Altman 的量表被用於可靠性值的分類,以及 plurometer 和攝影之間的關係 [30]。 ICC值小於或等於0.20被認為是差,0.21-0.40一般,0.41-0.60中等,0.61-0.80好,0.81-1非常好[32]。 測量標準誤差 (SEM) 根據 Shout. 進行測量 [33]。
變異數分析〔Analysis of variance〕、變異數同質性〔homogeneity of variance〕、常態分佈〔normality of distribution〕和事後檢定〔post hoc tests〕用於檢查五個攝影矢狀參數隨時間的變化。
結果〔Results〕
攝影測量可靠性研究〔Photogrammetry reliability studies〕
攝影測量〔Photographic measurements〕
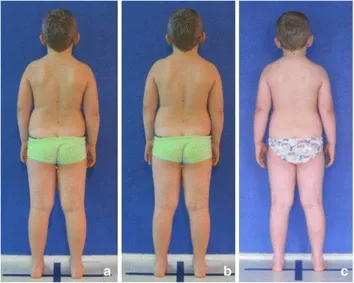
攝影測量的可靠性,如表 1 所示。骶骨傾斜角、腰椎前凸角、胸椎後凸角、胸部傾斜角和頭部前伸角的 ICC 值,揭示出非常好的可靠性,測量的測量標準誤差 (SEM)範圍在 0.7 和 1.3之間。

攝影測量對比plurimeter
〔Photogrammetry versus plurimeter〕
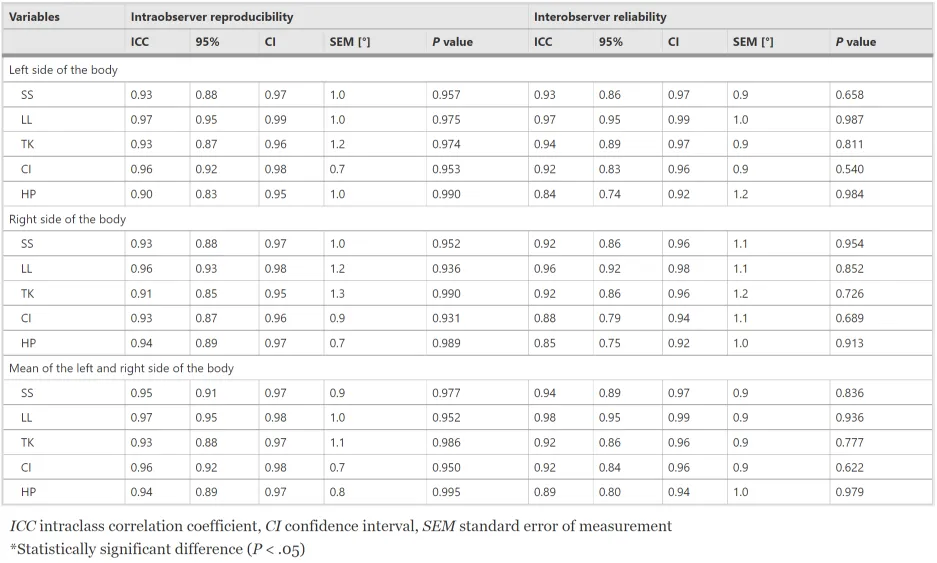
使用 plurometer 和數位攝影測量的相關性,如表 2 所示。骶骨傾斜角 (0.93)、腰椎前凸角 (0.97) 和胸椎後凸角 (0.95) 的 ICC 值顯示出非常好的可靠性。 三個角度的所有 ICC 值都報告了非常好的觀察者間可重複性,測量的 測量標準誤差(SEM)範圍在 0.9 和 1.4 之間。

攝影矢狀參數隨時間的變化
〔Variability of photographic sagittal parameters over time〕
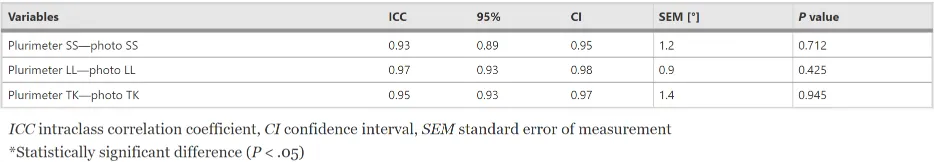
五個攝影矢狀參數中的任何一個,在零時間、一小時後和一週後的測量值(p > 0.05)之間沒有顯著差異。
在骶骨傾斜(SS)和胸部傾斜度(CI)的情況下,一週測量值與零時間和一小時測量值不同,但差異無統計學意義(使用變異數分析和事後檢定)。 兩個參數的測量結果隨著時間的推移而增加,因此在零時間和一週後進行的測量之間觀察到最大差異。 在其餘三個參數(TK、LL、HP)的情況下,我們找不到這樣的趨勢(表 3)。

攝影冠狀參數隨時間的變化
〔Variability of photographic coronal parameters over time〕
前軀幹對稱指數(ATSI)在零時間、一小時後和一週後的測量值(p > 0.05)之間,沒有統計學上的顯著差異。
後軀幹對稱指數(POTSI)參數在零時間、一小時後和一週後的測量值(p > 0.05)之間,沒有統計學上的顯著差異(表 4)。
關於一週測量與零時間和一小時測量之間,差異的輕微趨勢沒有統計學意義。 這一觀察結果需要在更大的樣本中進一步研究(事後檢定中的 p 值在 0.15 和 0.30 之間)。
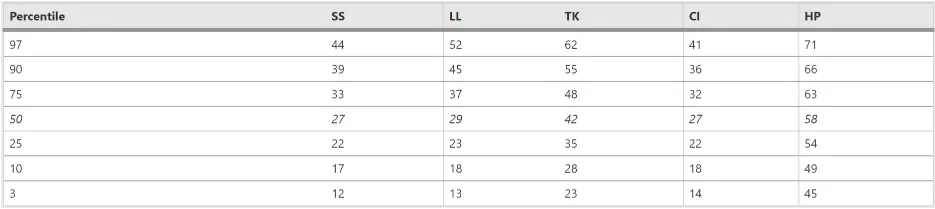

7-10 歲兒童,矢狀攝影參數的規範值
〔Normative values of sagittal photographic parameters for children 7–10〕
為每個孩子測量了五個矢狀攝影參數(SS、LL、TK、CI、HP)。 數據分別針對男孩和女孩,以及 7 到 10 歲的每一年齡進行分析。
基於表格(附加文件 2:附錄 2A)以及性別和年齡百分位圖(附加文件 2:附錄 2B)的數值,顯示在附加文件 2:附錄 2 中。表 4 包含五個攝影參數的示例性數值〔exemplary numerical values〕(所有值均以度數表示)。
用於姿勢評估的攝影測量中的陷阱和誤差來源
〔Pitfalls and sources of errors in photogrammetry used for posture evaluation〕
在攝影檢查和攝影評估期間,可能會出現錯誤。 應注意〈根據協議〉付諸準備和定位孩子。 下面以我們參與當地學校篩查計劃的 7782 名兒童的研究小組中,確定的示例說明了不正確的準備或定位。 總共分析了 46,595 張數位照片。
注意到以下問題,並且於下方報導〈通過下列方式〉:(1)錯誤類型和(2)姿勢評估的後果。 圖片說明了以下內容:
- 肩部前伸——上肢覆蓋身體輪廓和解剖點(圖 15)
- 不正確的頭部位置和注視方向——影響頸椎參數(圖 16)
- 無法採取自發放鬆的姿勢——影響腰椎前凸和胸椎後凸角度(圖 17)
- 頭髮覆蓋身體輪廓——無法測量攝影參數(圖 18)
- 臀裂被內褲覆蓋——無法計算後軀幹對稱指數(POTSI)(圖 19)
- 身體接觸有限且遮蓋軀幹的胸罩或泳衣——矢狀角設計和計算是不可能的(圖 20)
- 單腿站立——影響冠狀面對稱性(圖 21)
- 不正確的旋轉腳定位——將旋轉引入整個身體(圖 22)
- 數位相機不水平——可能的攝影參數修改(圖 23)
- 與孩子的有限交流可被視為攝影測量的禁忌症——不可能標準化位置(圖 24)
- 圖像清晰度不足——攝影角度測量困難(圖 25)


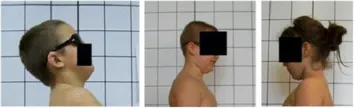

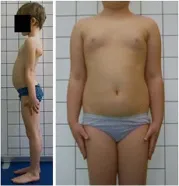

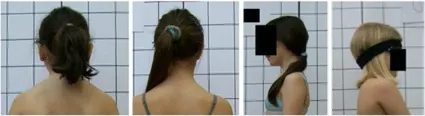










這些錯誤會影響攝影評估,應該避免。
討論〔Discussion〕
放射學評估是當前脊柱側彎評估的金標準,但不適用於兒童身體姿勢評估
〔Radiological assessment as the current gold standard for scoliosis evaluation but not for child body posture evaluation〕
放射成像仍然是特發性脊柱側彎〔idiopathic scoliosis〕 (IS) 診斷和評估的金標準 [34,35,36,37]。它可以識別主要和次要曲線、Cobb 角測量、軸向椎體旋轉評估和 Risser 標誌分級。它將特發性脊柱側彎與先天性脊柱側彎區分開來。然而,對於大型隊列研究或學校篩查目的,由於輻射風險,兒童不會接受放射線照相 [38, 39]。
在篩查條件下,使用手動人體測量設備〔manual anthropometric devices〕(例如脊椎側彎度數儀 〔scoliometer〕[40,41,42,43] 或具有特定設備的智能手機 [44,45,46])檢測疑似特發性脊柱側彎。學校篩查特發性脊柱側彎的基本方法是使用脊椎側彎度數儀〔scoliometer〕在前屈體位(Adam 試驗)進行臨床檢查 [47, 48]。
還提出了基於電腦圖像捕獲〔computerized image capturing〕和數位計算參數〔digitally calculated parameters〕的表面形貌方法〔Surface topography methods〕,用於評估患有特發性脊柱側彎的患者。這些技術利用〈基於投影到背部的網格畸變〉光柵立體成像〔raster stereography〕 [49,50,51] 或使用光束的身體掃描及其畸變分析〔distortion analysis〕 [49,52,53]。
特發性脊柱側彎中身體畸形發展的評估,與姿勢障礙中的身體形狀評估一起提出了一些常見的領域。 經常使用類似的診斷工具。 在兒童中,應用不涉及暴露於 X 射線輻射的技術尤為重要。
已經提出了幾種用於身體姿勢評估的方法:簡單的攝影技術和鉛垂線測量〔plumbline measures〕 [54,55,56,57]、測角計〔goniometers〕、測斜儀〔inclinometers〕和線性設備〔linear devices〕 [58,59,60]、電腦輔助方法〔computer-assisted methods〕 〈包括電子測角儀〔electrogoniometers〕 [61]〉、電磁運動系統〔electromagnetic movement systems〕 [62, 63]、電腦輔助數位化系統〔computer-assisted digitization systems〕 [64,65,66],或基於 3D 超聲的運動分析設備 〔3D ultrasound-based motion analysis device〕 [67]。 最後,數位攝影〔digital photography〕在評估軀幹對齊方面取得了進展[68]。
為姿勢評估提出的攝影參數概述
〔Overview of photographic parameters proposed for posture evaluation〕
幾位作者提出了姿勢評估的攝影參數。 本研究中提出的參數是根據作者的個人經驗和對以前出版物的仔細分析選擇的。
Canales 等人 [69] 報告了以下後面和矢狀參數:頭部位置、胸椎後凸、腰椎前凸、骨盆傾斜和膝蓋位置,以及以下要考慮的解剖點:肩胛骨、肩部和腳踝(圖 26)。

Cerrutto 等人 [70] 報告了以下前面、後面和矢狀參數:P1、P2、L1、L2、L3、AR 和 AL 角度,這些角度是基於從解剖點繪製的線測量的:上和下肩胛角、與耳垂相關的垂直線、肩峰和肩胛骨突出〔scapular prominence〕,以及與柄〔manubrium〕和喙突〔coracoid process〕有關的垂直線(圖 27)。

Pausić 等人 [71] 提出基於以下解剖點進行評估:頭和頸、軀幹、骨盆、膝關節和踝關節(用于冠狀面)或頭和頸、軀幹、骨盆和膝關節用於矢狀面(圖28)。


Penha 等人[8] 報告了以下後面和矢狀參數:腰椎前凸、胸椎後凸、骨盆傾斜、頭部位置,以及基於要考慮的解剖點的側向脊柱偏差(圖 29)。
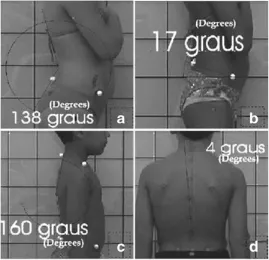

Ruivo 等人 [72] 報告了以下矢狀參數:頭角、頸角和肩角(圖 30)。

Sacco 等人 [73] 報告了以下矢狀參數:脛跗角〔tibiotarsal angle〕、膝關節伸展/屈曲角、Q 角和距下角〔subtalar angle〕(圖 31)。


Canhadas 等人 [74] 提出了以下要考慮的解剖點:外輪匝肌〔external orbicularis〕、唇連合〔commissura labiorum〕、肩鎖關節〔acromioclavicular joint〕、胸鎖關節〔sternoclavicular joint〕、耳垂〔ear lobe〕、髂前上棘〔antero-superior iliac spines〕、髂後上棘〔postero-superior iliac spines〕和髂後下棘〔postero-inferior iliac spines〕、肩胛骨下角〔inferior angles of the scapula〕、鷹嘴中央區域〔olecranon central region〕,膕線〔popliteal line〕。
此外,還評估了以下角度:雙足傾角〔bilateral foot inclination〕、腓骨前傾〔forward inclination of the fibula〕、膝關節角度、頸椎前凸、胸椎後凸、腰椎前凸、膝屈角〔knee flexor〕、脛跗角〔tibiotarsal angle〕、頭部前傾和胸骨角度(圖 32)。

Matamalas 等人 [75] 報告了以下後面參數:腰高角〔waist height angle〕、腰角〔waist angle〕和腰線距離比〔waistline distance ratio〕(圖 33)。
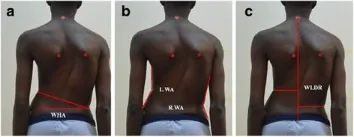

Matamalas 等人 [76] 發表了以下前面和後面參數:梯形角〔trapezium angle〕、肩高角〔shoulder height angle〕和腋高角〔axilla height angle〕(圖 34)。

目前對數位攝影技術的看法
〔Current opinions on digital photography technique〕
用分析軟件完成的數位攝影可以被視為數位攝影測量〔digital photogrammetry〕,並且可以在生活和技術的多個領域找到:建築、心理學、醫學、康復和其他領域 [77,78,79,80]。 出於姿勢評估的目的,這種技術易於使用且具有成本效益 [81, 82]。
該技術提供了對身體角度或距離的測量,從而可以進行定量的姿勢評估。 在臨床實踐和研究中,數位攝影保持為非侵入性的,正在成為評估肌肉骨骼系統(包括脊柱的矢狀和冠狀曲度)越來越受歡迎的工具 [83, 84]。
近年來,攝影技術已被用於評估健康和不健康兒童和成人的姿勢 [69, 74, 85]。 數位攝影被應用於評估背著沉重背包的兒童身體姿勢 [86]、評估站立時[87, 88]和坐著時[89]的姿勢質量,或量化腳形 [90]。
幾項研究描述了攝影技術對評估特發性脊柱側彎患者的有用性 [75, 91,92,93,94]。
姿勢攝影測量的技術程序
〔Technical procedures of posture photogrammetry〕
先前的研究中使用了不同分辨率的數位相機,範圍從 2.0 百萬像素 (Mpx) [73]、4.1 Mpx [95、96] 到 5.1 Mpx [84]、6.0 Mpx [81]、6.3 Mpx [97] 到 7.2 Mpx [98]。
在這項研究中,使用了 CANON POWER SHOT A590 IS、1/2.5 CCD 矩陣、8.3 百萬像素像素、35-140 毫米鏡頭(Canon公司,東京,日本)。 1600 × 1200 [2 Mpx] 的分辨率提供了足夠的照片質量 [99]。
在先前的攝影研究中,報告了相機與物體之間的距離為 173 cm [97, 100]、300 cm [73, 81, 95, 101] 或 400 cm [55]。 相機被放置在 70、127、80 或 90 cm 的高度 [81],而其他作者通過將鏡頭置於兒童身高的一半來設置相機 [81、95、98]。
在我們先前的實驗中,相機被放置在一個穩定的三腳架上,高度為 90 cm ,距離為 300 cm 。 這些設置以前建議用於 7-10 歲的兒童 [81, 98]。 這種距離和高度的組合可以在不移動相機的情況下覆蓋整個輪廓 [12]。
一些作者提出對穿著休閒服、運動服(短褲和 T 卹)[87]、短褲 [64] 或泳裝 [102] 的站立兒童進行攝影檢查。 不幸的是,衣服可能會稍微扭曲身體輪廓。 製作和記錄脫衣兒童的圖像似乎是姿勢攝影測量的潛在挑戰。
如今,既要採取尊重個人敏感性的程序,又要保護圖像處理和存儲。 然而,在這裡,我們提出了對兒童身體姿勢的評估,沒有任何 T 卹、腿部衣物或襪子〔thigh or socks〕,只穿內衣和文胸〔underwear and bra〕 [103],這在我們的社會中並不普遍接受(有個別父母拒絕記錄) 。然而,應該考慮當地的文化背景。
受檢者較長的頭髮應用夾子繫住或捲曲,以免覆蓋外耳道或頸部輪廓。
在先前的研究中,一些作者提出將腳設置在繪製的三角形中 30 度外旋 [97] 或在定義的場線〔field lines〕內自由設置 [84]。 在我們的觀察中,腳的 30 度外旋可能會對身體其他部位的位置產生不利影響,尤其是踝關節相對於四邊形支撐的垂直投影。
我們決定將腳放在地面上標記的縱向和橫向線上,使外踝位於橫向線的中心上方,並且雙腳平行於縱向線並且與臀部同寬。 我們發現這樣的設置是最中立的腳位,不會干擾自發姿勢[63]。 它還具有適用於評估脛骨-跟骨角〔tibio-calcaneal angle〕的優點。 在我們的實驗中,大多數孩子需要幫助才能正確放置腳。
膝關節的位置和對稱的下肢負重也是標準化的對象,因為一些孩子傾向於在照片評估中表現出一隻下肢負荷更大或一隻膝蓋更明顯彎曲。 這樣的姿勢會影響整個身體的姿勢,尤其是軀幹。 我們建議讓孩子雙腳負荷相同,膝蓋處於中立位置,不要屈曲或過度伸展。
大多數作者建議使用上肢鬆散懸掛的姿勢 [87, 96, 98, 102, 104, 105],以免影響軀幹 [106]。 上肢定位問題在脊柱側位 X 線攝影的情況下得到了很好的研究,並提出了不同的解決方案以避免脊柱被上肢遮擋 [106,107,108]。
此外,在標準化研究過程中,我們觀察到放鬆的上肢有時會覆蓋腰椎前凸輪廓和大轉子。 其他作者也進行了類似的觀察,他們建議在肘關節彎曲 90° 的情況下進行攝影矢狀評估 [73, 87, 109]。 最後,我們建議將上肢在盂肱關節處略微彎曲大約 10°–20°,在肘關節處大約 20°–30°。
盂肱關節和肘關節的上肢屈曲運動緩慢進行,以避免任何不自主的軀幹運動朝向軀幹過度伸展〔trunk hyperextension〕 [87],這種軀幹過度伸展是在該區域增加下胸椎 [110] 甚至造成病理性脊柱前凸的方法 [111]。在這個動作中,孩子會被觀察,如果伴隨的軀幹運動發生,孩子會被要求重複上肢運動。在某些情況下,需要被動定位上肢。
此外,我們觀察到在上肢運動期間,一些兒童進行了肩部的抬高或前伸,覆蓋了頸部輪廓和上胸椎輪廓。因此,在上肢定位的過程中,我們要確保肩帶下垂。 需要注意的是,在 7-10 歲兒童人群中,鬆散的上肢存在肩部前伸〔shoulder protraction〕現像很常見 [8]。
在攝影技術的標準化過程中,我們檢查了頭部位置和注視方向對姿勢參數的影響。 我們的初步研究表明,頭部位置會影響胸椎後凸和腰椎前凸的角度大小。
最初,我們計劃讓孩子按照文獻 [87] 的建議,讓她/他看著面前標記的特定點。然後,我們注意到由於兒童身高的差異,這產生了一個額外的問題,這就是我們繼續使用「向前看」命令的原因。 儘管如此,我們注意到一些孩子,即使在向前看時,也會保持自主低頭位置伴隨頸椎的屈曲。因此,為了達到標準化條件,指示每個孩子在收到「向前看」命令的那一刻保持睜眼並將視線引導至眼睛水平[71,109,112,113]。最後,如果觀察到不適當的自主頭部位置,我們再次向孩子解釋應該如何設置頭部。
在極少數情況下,我們會以溫和的方式幫助孩子修改頭部位置,盡量不觸發任何人為糾正的位置。 在我們的實踐中,我們還發現讓孩子們在拍照時不要微笑或大笑是很有用的,因為這可能會影響姿勢參數[112]。
用於身體姿勢評估和記錄的數位攝影技術
〔Digital photography technique for body posture evaluation and documentation〕
在這項研究中,姿勢攝影測量揭示了一個簡單而快速的過程。 考慮到攝影評估的標準化條件,可以使用簡單的數位相機或移動相機進行攝影測量。 三腳架揭示了一種有用的裝置,可以穩定相機並控制其位置。準備孩子進行檢查所需的時間,以及在兩個矢狀投影中進行攝影曝光所需的時間約為 5 分鐘〔ca. 5 min〕,而計算五個標準化矢狀參數所需的時間約為3 分鐘〔ca. 3 min〕。
這項研究證實了攝影方法對身體姿勢記錄和評估的有用性。 數位攝影技術可以被用於研究兒童姿勢的發展和變化。開發的程序允許物理治療師準確和統一地填寫攝影資料〔photographic documentation〕,並且獲得符合 EBM 規則的高質量研究。 由於其非侵入性,該技術可以在科學和臨床研究中被提拔。 避免了父母對使用放射線照相的擔憂。
生產和存檔數位照片的低成本,對技術產生了有益的影響。 無需獲取昂貴的、專用的設備或軟體。數位攝影測量篩查對於組織篩查的各個單位(例如,地方政府)的預算節省意義重大,這對於資助各種類型的研究項目通常至關重要。本文介紹了對於定量和驗證參數〔quantitative and validated parameters〕,正常範圍的具體數值。
根據 van Maanem 等人的說法,評估照片中姿勢的簡單性是該技術的核心——它客觀、易於使用,並且成本低 [114]。 對於Cobb等人 [90],用於身體形狀二維評估的數位攝影是在日常臨床實踐中,記錄身體姿勢和計算定量參數的有價值的方法。 Fortin等人[109] 聲稱,只要考慮所討論的程序〔procedures in question〕,數位攝影技術就可以用於科學評估。Galera等人提到,目前的研究提出了數位攝影的新診斷可能性,這是身體姿勢二維評估的常用程序[71]。
數位攝影有一些局限性。 該技術的主要限制是二維身體姿勢評估,因為其測量軀幹旋轉並非不可能。 該方法可能不適合 7 歲以下的兒童。
結論〔Conclusions〕
綜上所述,雖然表面形貌和放射學評估都不能被數位攝影取代——前者用於 3D 成像,後者用於骨骼成像——但該技術為人體姿勢成像提供了新的附加價值。數位攝影技術的發展允許其經常用於身體姿勢的評估。 上述兒童準備和定位的方法,允許我們能夠避免偶然改變姿勢。 圖像註冊簡單、快速、無害且具有成本效益。半自動圖像分析已被開發。 姿勢參數的選擇基於以前的出版物和個人經驗,並且可以修改。 本研究開發的身體姿勢評估攝影方法具有測量可靠性高的特點。
開發和計算的五個攝影參數(骶骨傾斜、胸椎後凸、腰椎前凸、胸部傾斜和頭部前伸)描述了兒童在矢狀面上的身體姿勢,並表現出良好的重複性和再現性,這可能成為評估兒童身體姿勢的標準。 對兒童進行如此大量的測量後,導致準備了年齡和性別的正常值和百分位圖,使我們能夠在兒童姿勢病理學診斷中使用可能的攝影參數,以及監測矯正治療的效果。
縮寫〔Abbreviations〕
- AA: 肩峰-踝角
- ASIS: 髂前上棘
- ATSI: 前軀幹對稱指數
- C7: 第七頸椎
- CI: 胸部傾斜角度
- EA: 耳踝角
- EBM: 循證醫學
- FAI-A: 腋窩水平的冠狀不對稱指數
- FAI-C7: C7水平的冠狀不對稱指數
- FAI-SN: 胸骨切跡水平的冠狀不對稱指數
- FAI-T: 軀幹水平的冠狀不對稱指數
- HDI-A: 腋下高度差異指數
- HDI-S: 肩部高度差異指數
- HDI-T: 軀幹腰圍高度差異指數
- HP: 頭部前伸角
- ICC: 組內相關係數
- IS: 特發性脊柱側彎
- L1: 第一腰椎
- L5: 第五腰椎
- LL: 腰椎前凸角
- POTSI: 後軀幹對稱指數
- PSIS: 髂後上棘
- S1: 第一骶椎
- SEM: 單次測量的標準誤差
- SPT: 矢狀骨盆傾斜
- SS: 骶骨傾斜角
- T12: 第十二胸椎
- TA: 大轉子-踝角
- TCA: 脛跟角
- TFA: 脛股角
- TK: 胸椎後凸角
參考〔References〕
更新紀錄
2022/06/06 草稿寫到〔後軀幹對稱指數〕
2022/06/07 草稿寫到〔姿勢攝影測量的技術程序〕



評論
評論列表 (2)
Excellent site you have here but I was curious if you knew of any discussion boards that cover the same topics talked about
in this article? I’d really like to be a part of community where
I can get suggestions from other knowledgeable individuals that share the same interest.
If you have any suggestions, please let me know. Cheers!
Thanks for leaving a comment here
“Posture and movement correction” falls under the category of physical therapy and is a topic that physical therapists often talk about. They have a lot of communities to discuss this issue.
But what interests me more are those who experience pain but ultimately heal themselves. They left some methods such as Gokhale method, Egoscue method and so on.
Gokhale method — https://gokhalemethod.com/
Egoscue method — https://www.egoscue.com/
Sorry, I have rarely participated in community discussions in recent years, but have acquired knowledge through books and related journals. As far as I know, knowledgeable people are less likely to appear in community discussions, but they write books, publish papers or independent media to increase visibility.
Hope this gives you something.